مبادئ تطبيق إطار الأسلاك الدقيقة

تُستخدم الأسلاك الدقيقة لربط الحلقات (نصف أو ثلثي أو محيط كامل) بالطرف المصاب. وعادةً ما نستخدم أسلاكاً من الفولاذ المقاوم للصدأ مقاس 1.8 مم مع أو بدون زيتون (يستخدم الزيتون إما لمنع تحرك الجزء العظمي أو لسحب جزء عظمي) على أحد جانبي السلك. ثم يتم ربط الأسلاك بالحلقات بأنواع مختلفة من البراغي (عادةً ما تكون مشقوقة).

مسمار مشقوق لتثبيت السلك على الحلقات.
عندما يتم توصيل السلك على جانب واحد من الحلقة، يتم تطبيق الشد على السلك بجهاز خاص حيث يمكن توصيل الشد بطريقة مضبوطة (نيوتن متر بالضبط لكل سلك). عادة، نختار 1000 نيوتن متر في نطاق 900 نيوتن متر إلى 1100 نيوتن متر. لا يعمل أقل من 900 نيوتن متر على استقرار السلك بما فيه الكفاية عندما لا يمكن الاحتفاظ بما يزيد عن 1100 نيوتن متر بسبب محدودية قوة الاحتكاك التي يمكن تطبيقها بين السلك والإطار باستخدام براغي مشقوقة. في بعض الأحيان يمكن زيادة الأسلاك بنصف دبابيس، والتي تستخدم بشكل أساسي في الجزء الديواني من العظم. يمكن أن تكون مغطاة بطبقة هيدروكسيباتيت لتحسين طول عمر ثبات نصف الدبوس في العظم ومنع ارتخاء الدبوس مقارنةً بغير المغلفة. يتم تثبيت أنصاف الدبابيس على الحلقات بمسامير وبراغي مصممة خصيصاً ولكن لا يتم شدها.

تثبيت العظم بالأسلاك وعلاقته بالحلقة.

أنواع مختلفة من أسلاك الزيتون.

أنواع مختلفة من أنصاف الدبابيس. دبابيس نصف دبابيس غير مغطاة بهيدروكسيباتيت، وأنصاف دبابيس مغطاة جزئياً وكاملاً بهيدروكسيباتيت.
يتم توصيل الحلقات التي تنتمي إلى نفس الجزء العظمي معًا إما عن طريق قضبان ملولبة أو أشبال رانشو عندما يتم ربط الحلقات التي تنتمي إلى أجزاء مختلفة من العظام معًا بواسطة قضبان ملولبة (في المثبت الخارجي من نوع إليزاروف مع أو بدون مفصلات) أو دعامات (المثبت الخارجي TSF).
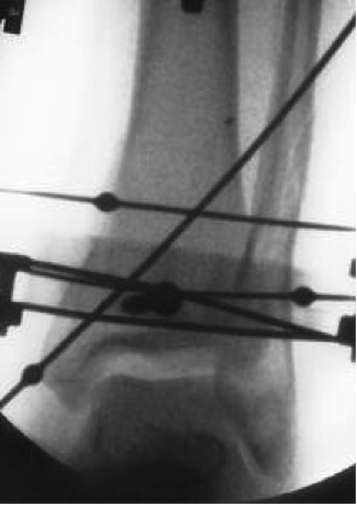
صورة شعاعية أثناء العملية لأسلاك الزيتون في قصبة الساق البعيدة.

قطع مختلفة لتجميع الإطارات معاً.

يتمثل الفرق بين نوع إطار إليزاتوف وإطار تايلور المكاني في إطار سداسي القوائم يستخدم إطار تايلور المكاني لتصحيح التشوه.
مؤشرات تثبيت الإطار السلكي الدقيق (إليزاروف، TSF)
إن لم يكن في أي مكان آخر، فإن تثبيت الإطار السلكي الدقيق ليس له مؤشرات مطلقة ونسبية، كما أنه ليس له مؤشرات مضادة مطلقة ونسبية. حسب فهمي، يعد هذا الأمر فريدًا نسبيًا في المجال الجراحي إن لم يكن في المجال الطبي بأكمله. لمَ لا؟
حسب فهمي فإن طريقة تثبيت الإطار السلكي الدقيق هي الطريقة التي يمكن استخدامها عند فشل كل شيء آخر. والسبب في ذلك هو منطقة التلامس بين العظام والمواد الغريبة. إن منطقة التلامس بين المعدن/العظم هي الأصغر مقارنة بأي نوع آخر من التثبيت مما يسهل الدفاع ضد العدوى البكتيرية (تحب البكتيريا الالتصاق بأي مادة غريبة). يحفز حمل الوزن على الساق المصابة (العظم المكسور) أنشطة العضلات وبالتالي يحسن من تدفق الدم إلى المنطقة. يمكن أن ترتبط زيادة إمداد الدم إلى زيادة سرعة الشفاء وتحسينه.
لماذا يمكن للمرضى تحمل الوزن على التثبيت بالإطار السلكي الرفيع وليس على نوع من التثبيت بالصفيحة أو المسمار؟
ستسمح أنواع معينة من الكسور (المستعرضة) والتثبيتات (مسامير بولر) للمرضى بالمشي مباشرةً مع وضع وزن الجسم بالكامل من خلال الطرف المثبت. في حين أن الأنواع الأخرى من مثبتات الكسور (المائلة والمفتتة والحلزونية) لن تكون مناسبة للحمل المبكر للوزن بسبب احتمال فشل العمل المعدني المبكر، والذي يمكن أن ينتهي بسهولة إما إلى طرف “مثني” من العمل المعدني والعظم المكسور. أي إجراءات غير ضرورية/إضافية على أي عظم تزيد من خطر الإصابة بالعدوى.
نظراً لتأثير الترامبولين في تثبيت الإطار السلكي الدقيق يمكن للمرضى المشي والركض وممارسة الرياضة دون أي خطر كبير من فشل العمل المعدني المبكر. أسوأ ما يمكن أن يحدث هو سلك مكسور. وكقاعدة عامة، يتم استبدال سلك واحد مكسور بسلكين. يُنصح المرضى الذين يعانون من تثبيت الإطار السلكي الدقيق منذ البداية باستخدام الطرف قدر الإمكان لتسريع الشفاء وتقليل خطر حدوث مضاعفات.
إذا كان كل ما سبق صحيحًا، فلماذا لا نستخدم فقط تثبيت الإطار السلكي الدقيق لجميع الكسور؟
تؤدي عمليات التثبيت بالصفائح أو المسامير أو المسامير إلى دفن أجهزة التثبيت تحت الجلد دون أن يظهر أي جزء منها من خلال الجلد. في الغالبية العظمى من الحالات، يكون الانزعاج الذي يشعر به المرضى نتيجة لها في وقت مبكر بعد التثبيت ولكن على المدى الطويل ضئيل للغاية، شريطة أن يستمر اتحاد الكسر وفقًا للخطة. كجراح يمكنك إصلاحه ونسيانه. مستوى المضاعفات منخفض وليس هناك حاجة إلى رعاية/إدارة إضافية، باستثناء العلاج الطبيعي، وهو أمر مطلوب في جميع الحالات.
تثبيت الإطار السلكي الدقيق هو العكس تماماً. كل شيء تقريباً فوق مستوى الجلد. هناك العديد من مواقع المسامير مع كمية مختلفة من السوائل النازّة والمفرغة. تصطدم المكونات بالساق الأخرى أثناء المشي وتخترق الأسلاك العضلات والجلد في كل حركة. في الجزء العلوي أكثر من الجزء السفلي من الساق. ولكن يمكن للمرضى المشي وخطر الإصابة بالعدوى أقل بكثير.
قاعدتي بسيطة. إذا كان بإمكاني إصلاح الكسر باستخدام صفيحة ومسامير أو مسمار دون زيادة خطر الإصابة بالعدوى أو تأخر الالتحام أو عدم الالتئام، وإذا كان تكوين الكسر يسمح بذلك، فإن خياري الأول دائمًا هو التثبيت الداخلي بأقل قدر من عدم الراحة للمريض. إذا لم أستطع عندئذٍ سأستخدم تثبيت الإطار السلكي الدقيق. في يدي، يتم استخدام ذلك دائمًا تقريبًا في الكسور المفتوحة المعقدة التي بها عيوب في العظام والأنسجة الرخوة والالتهابات والكسور غير الملتحمة التي تكون بطيئة جدًا في الالتئام.
المضاعفات
التعرض لإصابة شديدة هو أمر لا يمكن أن يفهمه الأشخاص الذين لم يتعرضوا لإصابة قط. ولا حتى الطاقم الطبي. ولكن عندما تصاب بمضاعفات بالإضافة إلى إصابتك… كأن الإصابة في حد ذاتها ليست كافية.
يمكن تقسيم المضاعفات في إصابات الأطراف المعقدة إلى مجموعتين عريضتين:
1. يمكن التنبؤ به:
- عدوى الأنسجة الرخوة
- عدم الالتحام (تضخمي)
- تباين طول الأطراف
2. لا يمكن التنبؤ بها:
- عدم الاتحاد (الضموري والضموري)
- عدوى العظام
- غير مصاب بالعدوى غير النقابية
أسماء كلتا المجموعتين واضحة بذاتها.
ما الذي يمكن أن تتوقعه؟
من السهل التعامل مع المضاعفات التي يمكن التنبؤ بها وحل معظم مشاكلك ليس ببعيد. عندما تكون المجموعة التي لا يمكن التنبؤ بها لا يمكن التنبؤ بها.
المضاعفات المتوقعة
إذا كنت تعاني “فقط” من عدوى الأنسجة الرخوة بعد إصابات العظام المعقدة وتثبيتها، فيمكنك أن تعتبر نفسك “محظوظًا”. عادةً ما تقوم المضادات الحيوية بمهمة إزالة العدوى. ومع ذلك، إذا لم تختفي العدوى في فترة زمنية معقولة، فهناك احتمالات ألا تكون عدوى سطحية في الأنسجة الرخوة وأنها تشمل الأنسجة العميقة بما في ذلك العظام والأعمال المعدنية التي لديك. إذا كانت هذه هي الحالة فإنك تنتقل إلى مجموعة المضاعفات غير المتوقعة ومن المحتمل جداً أن نضطر إلى استدعاء الآلات الثقيلة.
يتراوح وقت الشفاء المتوقع لالتهابات الأنسجة الرخوة البسيطة بين 1-3 أشهر.
عدم الالت حام المفرط (عدم الالتحام يصف عدم التئام الكسر لأكثر من 6-9 أشهر ) هو في الغالبية العظمى من الحالات نتيجة “عدم صلابة” البنية “غير الكافية” ويمكن أن يكون إما بسبب الصفيحة أو المسمار أو الإطار. وعادةً ما تكون هناك حاجة فقط إلى “تقوية” الهيكل، ولكن إذا كان الهيكل المعدني في مكانه لمدة تزيد عن 6-9 أشهر، فعادةً ما يوصى باستبداله بسبب احتمال فشل الهيكل المعدني في تلك الفترة. دائماً ما يكون هناك سباق بين فشل المعدن والتئام الكسر. لا تنسى ذلك.
يتراوح وقت الشفاء المتوقع لعدم الالتحام التضخمي بين 3-6 أشهر.
يمكن أن يكوناختلاف طول الأطراف نتيجة لصدمة مع فقدان العظام أو توقف النمو أو تباطؤ النمو بسبب إصابة صفيحة النمو. كما يمكن أن يولد الأشخاص بحالة مرضية تجعلهم يولدون بأطوال مختلفة لأطرافهم. سنركز على السببين الأولين. إذا كانت إحدى ساقيك أقصر من الأخرى فغالباً لن يؤثر ذلك عليك بشكل كبير على المدى القصير، ولكن على المدى الطويل ستكون هناك عواقب. ومن أهمها آلام أسفل الظهر نتيجة ميلان الحوض. إذا كنت لا تستطيعين رؤية حوضك مائلاً فهذا لا يعني أنك لا تتأثرين به. إذا كنت تشعر بأن ساقك أقصر أو كنت قد تعرضت لصدمة مع فقدان العظام أو إصابة في صفيحة النمو في طفولتك فيجب استشارة طبيبك العام وإجراء المزيد من الفحوصات.
يتم تحديد وقت الشفاء المتوقع لتباين طول الطرف حسب طول العيب. عملية حسابية بسيطة هي: 10 أيام من الضغط المبدئي لجانب قطع العظم، ويوم واحد من تشتيت الشظايا لكل 1 مم من العيب ثم شهر واحد من وقت التئام العيب لكل 1 سم من العيب (على سبيل المثال 4 سم من العيب: 10 أيام (ضغط مبدئي) + 40 يومًا (إطالة) + 4 أشهر (تجميع) مجموعها 170 يومًا) يمكن أن يستغرق وقتًا أطول إذا لم يتم التئام العيب كما هو متوقع ولكن يتم تقييم ذلك عن طريق الأشعة السينية أو الأشعة المقطعية.
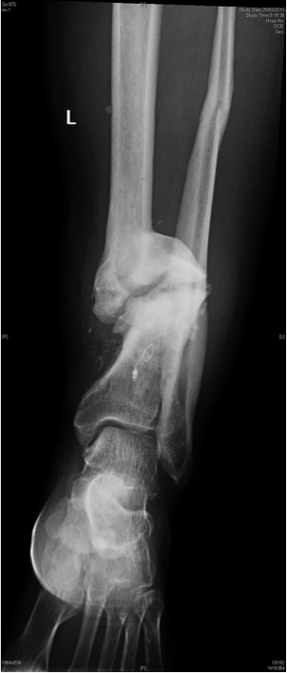
المضاعفات غير المتوقعة
- عدم الالتئام (هذا يصف عدم التئام الكسر لأكثر من 6-9 أشهر ويمكن أن يكون ضامرًا وضامرًا) يشير إلى أنه من المحتمل جدًا أن تكون هناك مشكلة في إمداد الدم إلى موضع الكسر. إما بسبب الإصابة نفسها حيث تم اختراق غلاف الأنسجة الرخوة إلى حد عدم وجود أوعية دموية كثيرة في منطقة موضع الكسر، أو بسبب بعض الحالات الأخرى التي قد تعاني منها (داء السكري) أو العادات أيضاً (التدخين). غالبًا ما يحتاج هذا النوع من المضاعفات إلى استئصال العظام النخرية واستبدال ملء الفجوة (العيب) بطعم عظمي (طعم عظمي من نوع RIA، أو طعم عظمي من العرف الحرقفي) أو طريقة تشتيت الكالس التي تتضمن نقل العظام إما باستخدام إطار سلكي دقيق أو تثبيت خارجي أحادي جانبي مع أو بدون استخدام أي أعمال معدنية إضافية لتوجيه الشظية المتحركة.
يتراوح وقت الشفاء المتوقع لعدم الالتحام الضموري وغير الضموري بين 6-12 شهرًا.
إذا كان طرفك أو جزء من الطرف يشبه التهابات العظام التظاهر أو الأمل في زوالها في الوقت المناسب والمضادات الحيوية فقط هو أمر غير واقعي على الأرجح. من المرجح جدًا أن الكسر غير الملتئم مع غطاء الجلد كما في الصورة سيحتاج على الأرجح إلى تنضير قوي للأنسجة الرخوة ولكن العظم أيضًا وسيحتاج إلى نوع من ملء فجوة في العظم إما بطريقة التطعيم العظمي أو طريقة تشتيت الكالس. وتعد الطريقة الأخيرة أكثر موثوقية ولكنها تستلزم مشاركة أكبر بكثير من جانب المريض (العناية بمواقع المسامير وتشتيت الشظايا وممارسة التمارين الرياضية بانتظام …).
يتراوح وقت الشفاء المتوقع لالتهاب العظام ما بين 6-12 شهرًا مع تناول المضادات الحيوية لمدة 6 أسابيع على الأقل.
عدمالاتحاد هو أسوأ السيناريوهات الممكنة حيث قد تكون جميع عوامل الإنذار السيئة موجودة:
- عدوى العظام والأنسجة الرخوة
- كسر غير ملتئم مع وجود عيب في العظم غالبًا ما يكون موجودًا
- الأنسجة الرخوة المخترقة التي لا تغطي موضع عدم الالتحام بشكل كافٍ (ستحتاج على الأرجح إلى مزيد من نقل الأنسجة الرخوة)
- شظايا العظام الرئيسية تالفة بالفعل بسبب عمليات التثبيت السابقة (صفيحة، مسامير، مسامير، مسامير، دبابيس)
يجب علينا بالتأكيد أن نبقى متفائلين ولكن يجب التفكير في أي شكل من أشكال البتر لأنه في بعض الحالات يكون إنقاذ الطرف غير ممكن. إن عدم بتر الطرف سيؤدي إلى إطالة أمد العلاج دون داعٍ بل سيعرضك أيضًا لمخاطر غير ضرورية من مضاعفات أخرى مثل مخاطر التخدير والجلطات الدموية والعدوى الفائقة والمضاعفات في مواقع التبرع…
يتراوح الوقت المتوقع للشفاء في حالة عدم الالتحام المصاب بين عام إلى عامين. إذا كان التقدير المبدئي لمدة العلاج أطول من عامين، فيجب النظر بجدية في خيار البتر.
الأمر متروك لك لتقرر أي علاج تختاره، ولكن قبل أن تفعل ذلك، يجب أن تكون لديك الصورة كاملة وبالتأكيد عليك أن تبحث عن رأي ثانٍ.
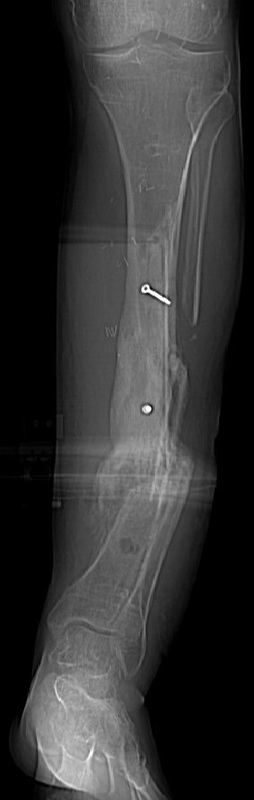
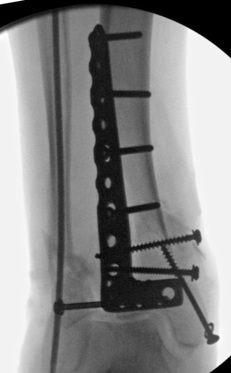
إدارة مواقع الدبابيس
لا يوجد إجماع واضح على كيفية التعامل مع مواضع الدبابيس، خاصةً مع التهابات موضع الدبوس. نحن نجرب تقنيات مختلفة، من الإسفنج والأسباب والضمادات الماصة… حتى أنه تمت تجربة غراء الجلد. وهذا يشير إلى عدم وجود حل واضح للمشكلة. ولكن ما هي المشكلة؟
هل هذا السائل الصافي الذي يتسرب من حين لآخر من موضع الدبوس مع عدم وجود احمرار ولا ألم في الطرف؟ أم هو موضع الدبوس هذا مع وجود إفرازات تشبه الصديد مع تورم الطرف الأحمر واحمرار الجلد وتورمه بشكل كبير وألم عند اللمس؟
في رأيي أن المثال أو الوصف الأخير يوحي إلى حد كبير بوجود عدوى في موضع الدبوس. وعادةً ما تحتاج إلى علاج. والحقيقة أنه لن يتحسن من تلقاء نفسه. أو على الأقل هذا مستبعد للغاية.
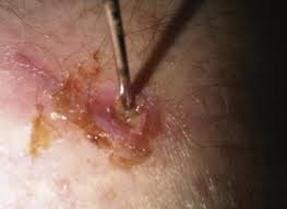
مثال على موقع دبوس مصاب.
لنبدأ من البداية.
تمثل مواقع الدبابيس نقطة الدخول إلى الجسم. تخترق الجلد. ويكافح الجسم ضدها، عن طريق إرسال خلايا دفاعية إلى المنطقة التي عندما يتم تدميرها تشكل صديداً. ثم يصل المزيد من الخلايا إلى المنطقة، ويتم تدمير المزيد منها وإنتاج المزيد من القيح. ولكن فقط في حالة وجود بكتيريا.
ولكنلماذا لا تصاب جميع مواقع الدبوس بالعدوى؟
يبدو، من التجارب السريرية، أن هناك أجزاء معينة من الجسم تستجيب بشكل أقوى للدبابيس، مما يؤدي إلى إفرازات أكثر ولكن هذا لا يعني بالضرورة وجود عدوى. كلما كانت العضلة التي يمر السلك من خلالها أكبر، أو إذا كانت هناك أوتار متحركة في المنطقة(منطقة pes anserinus) فإن مواقع الدبابيس هذه ستنتج سوائل بشكل نشط ولكنها لن تصاب بالعدوى إذا تم علاجها بشكل صحيح.

ولكن ما هو العلاج المناسب؟
نستخدم حالياً شاشاً منقوعاً بالكلورهيكسيدين يتم تغييره بشكل منتظم، وبالتأكيد عندما يتسخ. يبدو أن العامل الأكثر أهمية هو إزالة الأوساخ وإعادة تلبيس موضع الدبوس. هل هذا منطقي؟
ولكنلماذا إذن لا تزال بعض مواضع الدبابيس تلتهب و/أو تصاب بالعدوى بشكل متكرر؟
في رأيي أن الأمر يتعلق بثبات التركيبة، شريطة أن تكون العناية الجيدة بموضع الدبوس قد تم تقديمها ولم ينتج عن أسبوع واحد من المضادات الحيوية أي تحسن ملحوظ.

عرض تخطيطي لبنية الإطار المثالي السلكي فقط. يمكن إضافة نصف دبابيس إلى الهيكل اعتماداً على طول الأجزاء ووزن المريض.
فيتجربتي يجب أن يخول البناء المستقر
- حلقتان لكل جزء
- سلكان من الزيتون لكل حلقة
- إضافي نصف دبوس (مغلف بـ HA أو قياسي) للجزء الأقرب والأبعد (إذا لم يكن من الممكن استخدام نصف مسمار (إذا لم يكن من الممكن استخدام نصف مسمار، فيمكن استخدام سلكين زيتونيين إضافيين لكل جزء (واحد لكل حلقة)
- مسافة بين الحلقات لا تزيد عن 10 سم
- ما لا يقل عن ثلاثة قضبان ملولبة بين الحلقات، وإن أمكن قضيب ملولب واحد لربط أكثر من حلقتين
- الاستخدام دعامات TSF في المنطقة التي تتراوح بين 120-150 مم مستحيلة أو أقصر ولكن امتنع عن استخدام الدعامات الأطول إن أمكن.
أصيبت مواضع الدبابيس بشكل متكرر وأنا أدخل المستشفى وأخرج منها. وتم اتباع جميع القواعد المذكورة أعلاه. ما العمل؟
إذا لم يستقر الالتهاب مع الراحة وأسبوع واحد من المضادات الحيوية (حسب نصيحة علم الأحياء المجهرية)، فيجب إضافة أسلاك زيتون إضافية أو/و نصف دبابيس. أعلم أن ذلك يتطلب زيارة أخرى إلى غرفة العمليات، ولكن كلما تم ذلك بشكل أسرع، كلما قلت المشاكل التي ستواجهها. أحاول دائماً أن أبقى إلى جانب الإطار المستقر بشكل مفرط. لكنه لا يزال غير كافٍ دائماً. البنية القوية هي بنية جيدة.
هل هناك أي طريقة أخرى ممكنة لجعل بنيتي أكثر استقرارًا من وضع المزيد من المعدن في ساقي؟
إذا كانت شظايا العظام على تلامس وكان جزء من الوزن (القوة) يمر عبر العظام، فسيؤدي ذلك إلى تخفيف الحمل عن الإطار ويجعل الهيكل أكثر ثباتاً. لسوء الحظ، ليس من الممكن دائماً أن تكون الشظايا متلامسة.
في حالة عدم تلامس الشظايا، لا ينبغي استخدام إطار السلك الرفيع لحمل الوزن الكامل بل لحمل الوزن الجزئي فقط، خاصةً في المرضى الأثقل وزناً. حتى تتعارض الشظايا ويتم تقاسم الحمل.
إنهم ينمون عظمي باستخدام إطار سلكي دقيق. أفترض أنه لا يوجد اتصال جيد بين شظايا العظام، لكنهم لا يزالون يسمحون لي بتحمل الوزن بالكامل. لماذا؟
لقد أصبح من الواضح في ممارستي السريرية، أن إطالة الأطراف أو تشتيت الكالس لا يتصرف مثل العيب العظمي. إذا تمت إعادة بناء عظمك باستخدام طريقة تشتيت الكالس، فأنت في أمان لتحمل الوزن الكامل على ساقك على الرغم من “العيب” الذي تعاني منه.
عرض تخطيطي لبنية الإطار المثالي السلكي فقط. يمكن إضافة نصف دبابيس إلى الهيكل اعتماداً على طول الأجزاء ووزن المريض.
فيتجربتي يجب أن يخول البناء المستقر
- حلقتان لكل جزء
- سلكان من الزيتون لكل حلقة
- إضافي نصف دبوس (مغلف بـ HA أو قياسي) للجزء الأقرب والأبعد (إذا لم يكن من الممكن استخدام نصف مسمار (إذا لم يكن من الممكن استخدام نصف مسمار، فيمكن استخدام سلكين زيتونيين إضافيين لكل جزء (واحد لكل حلقة)
- مسافة بين الحلقات لا تزيد عن 10 سم
- ما لا يقل عن ثلاثة قضبان ملولبة بين الحلقات، وإن أمكن قضيب ملولب واحد لربط أكثر من حلقتين
- الاستخدام دعامات TSF في المنطقة التي تتراوح بين 120-150 مم مستحيلة أو أقصر ولكن امتنع عن استخدام الدعامات الأطول إن أمكن.
أصيبت مواضع الدبابيس بشكل متكرر وأنا أدخل المستشفى وأخرج منها. وتم اتباع جميع القواعد المذكورة أعلاه. ما العمل؟
إذا لم يستقر الالتهاب مع الراحة وأسبوع واحد من المضادات الحيوية (حسب نصيحة علم الأحياء المجهرية)، فيجب إضافة أسلاك زيتون إضافية أو/و نصف دبابيس. أعلم أن ذلك يتطلب زيارة أخرى إلى غرفة العمليات، ولكن كلما تم ذلك بشكل أسرع، كلما قلت المشاكل التي ستواجهها. أحاول دائماً أن أبقى إلى جانب الإطار المستقر بشكل مفرط. لكنه لا يزال غير كافٍ دائماً. البنية القوية هي بنية جيدة.
هل هناك أي طريقة أخرى ممكنة لجعل بنيتي أكثر استقرارًا من وضع المزيد من المعدن في ساقي؟
إذا كانت شظايا العظام على تلامس وكان جزء من الوزن (القوة) يمر عبر العظام، فسيؤدي ذلك إلى تخفيف الحمل عن الإطار ويجعل الهيكل أكثر ثباتاً. لسوء الحظ، ليس من الممكن دائماً أن تكون الشظايا متلامسة.
في حالة عدم تلامس الشظايا، لا ينبغي استخدام إطار السلك الرفيع لحمل الوزن الكامل بل لحمل الوزن الجزئي فقط، خاصةً في المرضى الأثقل وزناً. حتى تتعارض الشظايا ويتم تقاسم الحمل.
إنهم ينمون عظمي باستخدام إطار سلكي دقيق. أفترض أنه لا يوجد اتصال جيد بين شظايا العظام، لكنهم لا يزالون يسمحون لي بتحمل الوزن بالكامل. لماذا؟
لقد أصبح من الواضح في ممارستي السريرية، أن إطالة الأطراف أو تشتيت الكالس لا يتصرف مثل العيب العظمي. إذا تمت إعادة بناء عظمك باستخدام طريقة تشتيت الكالس، فأنت في أمان لتحمل الوزن الكامل على ساقك على الرغم من “العيب” الذي تعاني منه.
ما نتوقع منك القيام به خلال فترة علاجك
تفرض طرق التثبيت المختلفة مستويات مختلفة من الأنشطة. ولكن على أي حال، من المتوقع أن تكون نشيطاً وتمارس الرياضة بغض النظر عن إصابتك.
من الحقائق المتعارف عليها أنه كلما زاد مستوى النشاط بعد الإصابة، كان وقت التعافي أقصر. وهذا لا يتعلق بالعظام فقط، بل يتعلق أيضاً بالأنسجة الرخوة والجسم ككل، بما في ذلك التعافي النفسي.
لذا, حافظ على هدوئك واستمر في ممارسة الرياضة. يبدو مألوفاً؟

المؤلف: Matija Krkovic
الموقع الإلكتروني: https://www.limbreconstructions.com/